【医師監修】シックデイで糖尿病の方が注意すべきこととは?原因や3つの対策法を解説

当記事は、内科認定医・糖尿病専門医 古賀 萌奈美先生にご監修いただきました。
執筆はライター 松原知香(管理栄養士)が担当しました。
*シンクヘルスブログ監修・執筆者情報一覧はこちらをご覧ください
シックデイとは、糖尿病の人が体調を崩したり食事を摂取したりできない時のことです。
糖尿病の方は、食事によって上がる血糖値を投薬によってコントロールしている場合もあるため、食事がとれないと薬の扱いをどのようにしたらよいのか迷いますよね。
シックデイになると高血糖になったり、反対に低血糖になるケースがあります。そのため、薬の調整などは医師の指導の下で正しく行う必要があります。
今回は、シックデイの症状や注意点、3つの対処方法についてお伝えしていきますね。
*当記事は内科認定医、糖尿病専門医の古賀 萌奈美先生にご監修いただきました。
編集&執筆者情報:こちらをご覧ください
シックデイとは
冒頭でシックデイとは何か簡単にお伝えしましたが、もう少し詳しく説明します。
下痢・嘔吐、発熱、腹痛、食欲不振などにより食事ができない時をシックデイと言います。
このような症状があるときは、普段しっかり血糖コントロールができている人でも、血糖値が乱れやすくなるのです。
そのため、『シックデイ』は糖尿病の人にとって特別に注意が必要な日であるとも言えます。
糖尿病におけるシックデイの注意点
シックデイの時に注意してほしい3つのポイントをお伝えします。
①高血糖に注意
まず注意して欲しいのは高血糖です。
下痢・嘔吐といった症状が頻回に起きると、体の中は脱水状態になります。体内の水分が少なくなると血液が濃くなり、血糖値も高くなってしまうためです。
また、脱水になると尿の量が減り、同時にブドウ糖が排出される機会も減るので血糖値が高くなりがちです。
その他、風邪や発熱、消化器系疾患、外傷によるストレスにより血糖値を上げるホルモンが分泌されたり、炎症によってインスリンの働きが弱くなったりすることで血糖値が上昇してしまいます。
以上、シックデイの時は血糖値が上がりやすい状態なので、体調不良・食欲不振を理由に自己判断でインスリン注射や経口血糖降下薬を休薬すると、更に著しい高血糖が起こる可能性があります。
くれぐれも自己判断はしないように注意してください。
②低血糖に注意
高血糖はもちろんですが、特に血糖値を下げる薬やインスリンを使っている方は低血糖にも注意が必要です。
なぜなら、食事の量が減っているのにいつも通り血糖値を下げる薬を飲んだり、インスリンを打つと血糖値が下がりすぎて低血糖が起きてしまうからです。
また、下痢や嘔吐による脱水と薬の関係にも注目しなければなりません。
血糖値を下げる薬の中には、腎臓から薬の成分を排泄するタイプのものもあります。
脱水は腎臓の機能を低下させるので、血糖値を下げる薬の成分がうまく排出できずに体内に残ってしまい、予想以上に薬の効果が持続して血糖値が下がってしまうケースも出てくるでしょう。
参考記事:低血糖とはどのような症状?~原因や高血糖についてもわかりやすく解説~
③急性合併症に注意
元気な時には起こらないような合併症が、シックデイでは起きます。
とくに、糖尿病性ケトアシドーシスと高浸透圧高血糖症候群は重症化すると生命に関わることもある重篤な病態です。
以下、表にまとめましたので参考にしてみてください。

シックデイ・ルールに沿って対応

シックデイになった時の対応の基本があります。それが、以下の『シックデイルール』です。
・シックデイになったときの服薬についてあらかじめ主治医に聞く
・できるだけ絶食をしない
それぞれについて、よりくわしくお伝えします。
早期に受診をする
①発熱、消化器症状が強いとき
②24時間にわたって経口摂取ができない、もしくは著しく少ないとき
③血糖値 350mg/dl以上が持続しているとき(測定可能であれば尿中ケトン体強陽性のとき)
④意識状態が悪化しているとき
これらの時には速やかに医療機関を受診してください。
それ以外でも、基本的には主治医に連絡して、どうしたら良いのか指示を受けることが大切です。どんな場合も自己判断は禁物です。
主治医の先生に状態を伝える時は、『いつから・どのような症状があるか・食事はどのくらい摂取できているか・血糖値はどのくらいか』を伝えてみてください。体調に合わせた対応を教えてくれるでしょう。
服薬についてあらかじめ主治医に聞く
服薬は、あらかじめ主治医の先生とシックデイの時にお薬をどうするか相談しておきましょう。
糖尿病のお薬にはさまざまな種類があり、シックデイの間は休薬するお薬もあれば、シックデイの状態によって減量したり休薬を検討したりするお薬もあります。
一般的に、ビグアナイド薬とSGLT2阻害薬は薬の副作用が出る危険性があるためシックデイの時には服用を中止します。インスリン分泌促進薬(SU薬、グリニド薬)は食事がとれない時には低血糖発症リスクがあるので減量・中止が必要です。
インスリン注射を打っている方へ
実はインスリン治療中の方は、食事が摂れていない場合でもインスリン注射を続けることが原則です。中間型または持効型インスリンは決して自己判断で中断しないでください。
ただし、何も考えずにいつも通りのインスリン注射を行うと食事量が少ない場合低血糖を起こす可能性があります。
内服薬同様、シックデイの時にインスリンをどうするか主治医の先生とあらかじめ決めている方はそれに従いつつ、不安な場合は受診して対応を確認しましょう。
また、可能であればこまめ(目安としては3~4時間毎)に血糖測定をして、血糖値の動きに注意をしてみてください。
参考記事:災害に備えてやるべきこととは~持ち物リストや持病のある方の注意点も紹介~
できるだけ絶食しない

体調が悪いと食欲がないことも多いと思いますが、できるだけ絶食しないようにすることが大切です。炭水化物・糖質を含む消化の良い食べ物(例えば、お粥・うどん、果物など)を選んでみてください。
参考記事:糖尿病に良い食べ物は?食材やメニューをわかりやすく紹介
また脱水予防も大切です。1日あたり1~1.5Lのお水やお茶を摂取するように心がけてください。スープ等で栄養も摂りつつ水分を摂取するのも良いでしょう。
日ごろから体重測定していると脱水のおおよその程度を把握することができます。
まとめ
それでは、今回の記事でお伝えしたことを振り返ります。
・シックデイの時に注意することは、高血糖・低血糖・急性合併症
・シックデイの時は、シックデイルールに従って対応する
糖尿病は一人一人でお薬の内容や量が違います。
普段から、主治医の先生とシックデイの時にどうしたら良いのか話しておくことも良いかもしれません。
また体調不良の時は、何よりも体を温め安静にしておくのが大事です。動き回らずじっくり静養し、体調回復に努めましょう。
それでは当記事がシックデイの際、少しでも役に立つと嬉しいです。
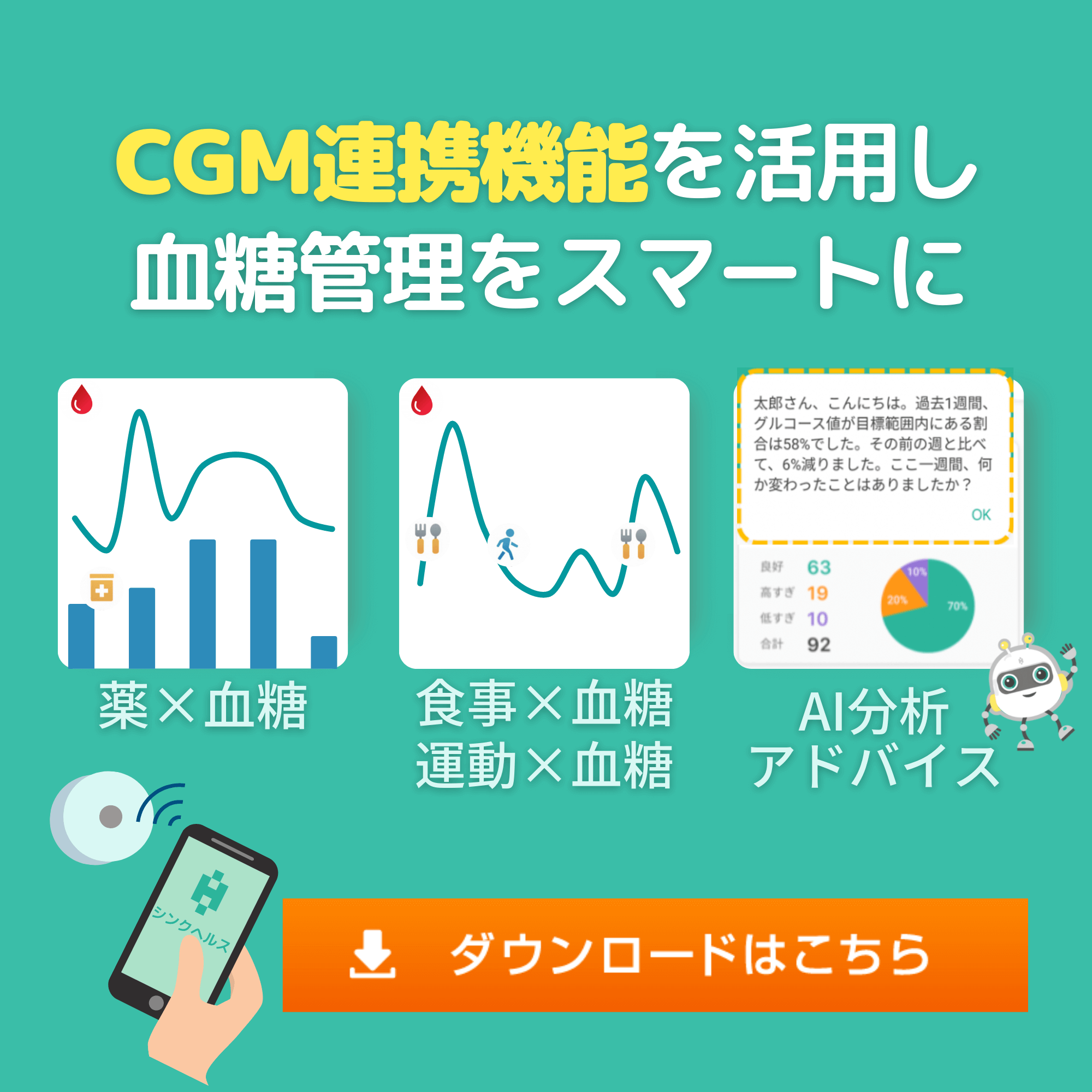
なお、弊社の開発する無料アプリ・シンクヘルスでは血糖値や食事の記録がカンタンにできます。記録がグラフになり状況が把握しやすいのでぜひ活用してみてくださいね。
また、CGM(持続型血糖測定器)と連携することでご自身の24時間の血糖変動を把握することが可能です。
血糖変動を把握するだけでなく、食事・運動・服薬と照らし合わせることができるので、「何を食べると、どのような運動をすると自身の血糖が上がるか、下がるか」を一つのアプリで把握することができます!
ぜひダウンロードしてCGMと連携してみてください!
※CGMについて知りたい方はこちらの記事もご覧ください。
参考文献
医療情報科学研究所編(2019),病気がみえるvol.3 糖尿病・代謝・内分泌 第5版,P69
国立国際医療研究センター糖尿病情報センター(2020),シックデイ
糖尿病診療ガイドライン2019 糖尿病における急性代謝失調・シックデイ