【医師監修】肥満と糖尿病の関係〜治療と予防における2つの基本をカンタン解説〜

当記事は、内科認定医・糖尿病専門医 古賀 萌奈美先生にご監修いただきました。
執筆はライター 前間弘美(管理栄養士)が担当しました。
*シンクヘルスブログ監修・執筆者情報一覧はこちらをご覧ください
「肥満状態から痩せるって大変だし、逆に弱々しくなりそうで嫌だ」
と思っているあなた。
痩せるとは、筋肉は落とさず体脂肪を減らすことです。体脂肪が過剰に蓄積した状態(肥満)を改善し、適正な体重に戻すのです。
さらに糖尿病の方で肥満の場合、合併症のリスクが高まります。糖尿病だけでなく高血圧や脂質異常症も悪化させるため、動脈硬化の進行につながります。そのため、減量して適正体重を保つことは、糖尿病の予防と治療において重要な役割を担っているのです。
しかし、
「減量した方がいいんだろうけど、なかなか痩せない」
「そもそも痩せる必要性を感じてないんだよね…」
という方もいらっしゃるのではないでしょうか。
そこで今回は肥満と糖尿病の関係と、食事・運動療法という2つのポイントを踏まえ、あなたが日常生活で適切な対応ができるよう、わかりやすく解説いたします。日常生活に活かせるよう具体的な方法もお伝えするので、最後までお付き合いください。
目次
肥満と糖尿病の関係
くり返しになりますが肥満は、2型糖尿病の発症リスクであり、糖尿病の合併症リスクを高める原因の1つです。
それでは、くわしく解説いたします。
肥満が糖尿病の発症リスクとなる理由
肥満になると、内臓脂肪によりインスリンという血糖値を下げるホルモンの働きが低下し、慢性的に血糖値の高い状態が続くため糖尿病の発症リスクを高めます。
そもそも肥満になる理由は、摂取エネルギーが消費エネルギーより高くなるからです。
例えば、100kcal分食べて100kcal分の運動をした場合、摂取したエネルギーは消費されるので太ることはありません。
しかし、食べ過ぎや運動不足が続き、摂取エネルギーが消費エネルギーを大幅に上回るとどうなるでしょうか?余ったエネルギーで脂肪細胞が肥大し内臓脂肪として体に蓄えられ、肥満へつながります。そして、蓄積された内臓脂肪は血糖値を上げる原因となります。
内臓脂肪が血糖値に影響する
本来、私たちの体には、善玉の生理活性物質(※)が分泌されています。
(※)体の組織や機能に有益な作用をもたらす物質
生理活性物質の中で血糖値と関わるのは、アディポネクチンと呼ばれるインスリンの効きをよくするホルモンです。
アディポネクチンは脂肪細胞から特異的に分泌されるにも関わらず、内臓脂肪蓄積・肥満により その血中濃度が低下し、逆に減量により増加します。。そのため肥満になると血糖値を下げるインスリンの効きが悪くなり(インスリン抵抗性)、血糖値が上がりやすくなるのです。
さらに良くないことに、アディポネクチンの減少と同時に悪玉の生理活性物質であるTNFαが分泌され始めます。インスリンの効きを低下させるTNFαの影響で、血糖値はよりいっそう上がりやすくなってしまいます。
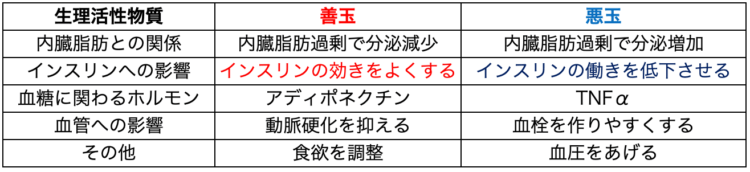
つまり、内臓脂肪が増えると、アディポネクチンが減りTNFαが増え、インスリンの働きが低下した状態が続き、血糖値が慢性的に高くなるのです。
肥満を伴う糖尿病の治療

肥満の場合、食事療法と運動療法によって減量するのが基本です。そして、食事と運動で十分な効果が見られない場合には、薬物療法が併用されます。重複しているので削除
減量が必要なのはなぜ?
減量が必要な理由は、インスリンの効きを低下させている内臓脂肪を減らし、血糖コントロールを良くするためです。つまり、減量では内臓脂肪を落とすことが重要になります。
「そう言われても、どんな減量すれば内臓脂肪は落ちるの?」と思う方もいらっしゃるでしょう。
内臓脂肪には、つきやすいけれど落ちやすいという性質があります。減量で最初に落ちるのは内臓脂肪ですので、体重を減らすことに集中すれば大丈夫です。
内臓脂肪が減ると、肥満によって減少していたアディポネクチンが回復し、インスリンの効きが良くなります。そして血中のブドウ糖はスムーズに脂肪や細胞に送り込まれるようになり、血糖値の改善につながるのです。
具体的には、まず体重を3~6カ月で3%減らすことから始めましょう。日本肥満学会でも肥満の方の減量には、マイナス3%を推奨しています(BMI35以上の高度肥満の方は5~10%が目標となります)。
参考記事:糖質制限ダイエットって効果があるの?適切な食材と方法を徹底解説
参考記事:脂肪肝とは〜原因・症状・改善方法をシンプルに解説〜
減量のポイントは食事の改善と同時に運動もおこなう
「食事だけで痩せよう」と思っているあなた。食事の量を減らして摂取カロリーを抑えれば、確かに痩せます。
しかし、運動には大切な働きがあることを忘れてはいけません。
運動で筋肉量が増えるとリバウンドを予防する効果が期待できるだけではなく、アディポネクチンを増やすことがわかっています。つまり運動するとインスリン効きが良くなり、さらに血糖値が下がりやすくなるのです。
マイナス3%痩せを実現する食事と運動のコツ
一般的に1日240kcal減らすと1ヶ月で1kgの減量ができると考えられます。
240kcalの目安は、食べ物やお酒では「ドーナツ1個」「ビール中ジョッキ1.2杯」程度です。運動で消費するとすれば体重80kgの場合で「ウォーキング50分」「ランニング20分」程度といえます。
今のライフスタイルを思い浮かべてみてください。生ビールを1杯控え、20分の早歩きで帰宅するだけで、240kcalの壁はクリアです。あとはあなたの減らしたい体重に合わせて、無理なく1~2か月で体重の1%を目標に減量するとよいでしょう。
参考記事:ビールはカロリーと糖質が高くて太りやすい?〜他のお酒と比較して解説〜
食事療法と運動療法のポイント
次に、糖尿病肥満症の治療の基本である、食事と運動のポイントを詳しく見ていきましょう。
食事療法

食事のポイントは無理なく続けられる習慣づけをすることです。それでは具体的な方法をお伝えいたします。
ご飯の量は普通盛りに〜カロリーダウンで無理なく減量〜
ご飯はお茶碗「多め」ではなく、「普通盛り」をオススメします。
ご飯多め(200g)のカロリーは336kcalです。ご飯普通盛り(150g)だと252kcalですので、ご飯50g減らすだけで約80kcalのカットができます。
たった80kcalでも「チリも積もれば」で効果があります。3ヶ月で1kgの減量、半年で2kgの減量が無理なく行えるのです。
炭水化物の重ね食べをしない〜内臓脂肪を溜めない食べ方〜
ラーメンに半チャーハン、うどんにおにぎりなど、炭水化物を重ねて食べると内臓脂肪を増やす可能性も。
炭水化物を多く含むご飯や麺などを食べると、消化する過程でブドウ糖が作られ、私たちの体を動かすエネルギー源となります。
しかし重ね食べなどで炭水化物を多く摂ると、ブドウ糖も当然多くなります。そして、エネルギーとして消費されなかった余剰分のブドウ糖は、肝臓や筋肉で中性脂肪として蓄えられるのですが、あくまでも少量です。
中性脂肪として蓄えられなかったブドウ糖は脂肪細胞に運ばれ、内臓脂肪となってしまいます。
例えば、ラーメンにはもやしとメンマ、うどんにはワカメと卵というようなトッピングを楽しんでみてはいかがでしょうか。
重ね食べをやめ、余分なブドウ糖から内臓脂肪が増えないようにしましょう。
参考記事:糖尿病とラーメンの上手な付き合い方~血糖値が上がりにくい食べ方のコツを紹介~
ひと口食べるたびに箸を置こう〜ゆっくり食べる習慣を〜
時間がない時やお腹が空きすぎた時、つい早食いになる場合、ひと口食べるごとに箸を置く方法がオススメです。
食事を始めてから脳の満腹中枢に情報が伝わるまで、20分と言われています。そのため早食いでは、満腹を感じるまで必要以上に食べてしまう傾向があります。
よく噛んで食べようとしても早食いになる理由は、口に食べ物を入れている際、箸を持った手で次のひと口を運んでしまうから。
ゆっくり食べようとしても、どんどん食べ物が口に入るので、満腹感を覚えないまま食事終了ということも。
そこで、「ひと口食べるたびに箸を置く」ことをお勧めします。
食べ物が口の中に入っている間、いったん箸を置くようにし、食べるスピードを落としていきます。もぐもぐ噛んで飲み込む時に、再び箸を持つようにしましょう。
そうすることで、自然とゆっくり食事ができるようになります。
箸を置く習慣を付け、食事を楽しみながら食べ過ぎを予防しましょう。
参考記事:【医師監修】糖尿病に良い食べ物は?食材やメニューをわかりやすく紹介
運動療法

運動は、内臓脂肪の減少や血糖値の改善に有効です。それでは、オススメの運動とポイントを紹介いたします。
参考記事:食後の運動は血糖値の改善につながる〜オススメの運動を動画で紹介〜
ウォーキングで体を軽くしよう
内臓脂肪を効率よくエネルギーとして消費できる運動は、有酸素運動です。
有酸素運動とは、酸素を体に取り込みながら脂肪を燃焼させる運動のことをいいます。軽めのジョギングやランニング、ウォーキングや水中運動、サイクリングなど、ある程度の時間をかけながらゆっくり行う運動です。
有酸素運動には様々な種類がありますが、減量を開始して間もない時のジョギングやランニングは、膝に負担をかける可能性がありますので、最初に取り入れる運動としてはあまりお勧めできません。
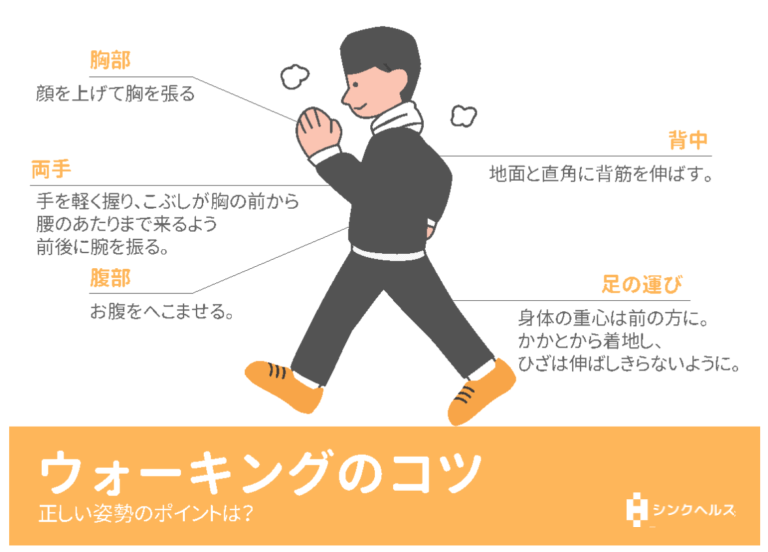
そこで、運動初心者でも簡単に始められるウォーキングはいかがでしょう。1日30分間、少し息が弾むくらいの速さで歩くのがポイントです。
まとまった時間が取れない場合は、10分程度のウォーキングを1日数回繰り返す方法でもOKです。昼休みに歩く、仕事帰りに一つ手前の駅で降りて歩くなど、工夫してみましょう。
【ウォーキングのコツ】
薬の副作用が体重の増減に影響~医師に相談しよう~
糖尿病の薬には体重を増やしやすいものや、減らしやすいものがあります。
あなたの服用している薬は体重の増減に影響があるか、ご存知ですか?この機会に確認してみましょう。
体重が増加しやすい薬
体重が増えやすい糖尿病の薬には、チアゾリジン薬とスルホニル尿素(SU)薬、インスリンがあります。
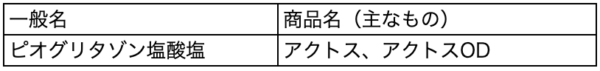
チアゾリジン薬(内服薬)
インスリンの効きを良くすることで、血糖値を下げる薬です。
スルホニル尿素(SU)薬(内服薬)
膵臓からのインスリンの分泌を促進し、血糖値を下げる薬です。

体重が減少しやすい薬
体重が減りやすい糖尿病の薬には、SGLT2阻害薬とGLP-1受容体作動薬があります。
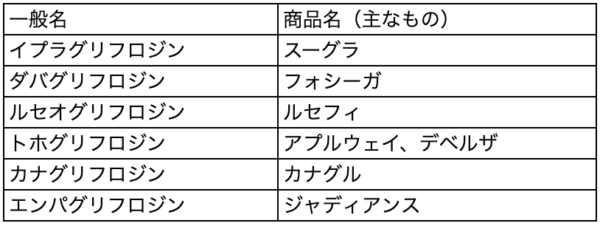
SGLT2阻害薬(内服薬)
尿へ糖の排泄を促し、血糖値を下げる薬です。
GLP-1受容体作動薬(注射薬)
血糖値が高い時に膵臓からのインスリン分泌を促し、グルカゴン(血糖値を上げるホルモン)の分泌を抑えながら血糖値を下げる薬です。注射薬ですが、インスリン製剤とは違うものです。

医師は薬の副作用も気にかけながら、今のあなたに最適な薬を処方しています。ただし気になることがあれば都度、医師に相談しながら治療を進めていきましょう。
肥満でも糖尿病にならない人がいる?
肥満は糖尿病の発症リスクを上げますが、実はそれ以外にもさまざまな要素がかかわるためと考えられます。
「同僚は自分より太っているのに、糖尿病じゃないのはどうして?」 このような疑問を感じる糖尿病の方もいらっしゃるでしょう。
BMIが高くなればなるほど2型糖尿病を発症しやすい傾向はあるものの、肥満で糖尿病を発症する確率は100%ではありません。
糖尿病は遺伝的要素に肥満や栄養バランスの偏り、ストレスや加齢など様々な要素が関わって発症する病気です。
肥満が糖尿病の発症リスクであることに変わりはありませんが、肥満体型でも糖尿病にならない人はいます。
まとめ
肥満が糖尿病の原因になるのは、肥満によって増えた内臓脂肪がインスリンの効きを妨害し、血糖値が慢性的に高くなる状態を作ってしまうからです。
肥満による糖尿病の治療と予防の基本は、食事と運動による減量です。
糖尿病の薬には、副作用で体重の増減に関わるものがあります。気になることは医師に相談しましょう。
肥満は糖尿病の発症リスクです。 BMIが高ければ高いほど、発症率は上がります。
一方で、糖尿病は遺伝的体質や加齢など様々な要素が関わって発症する病気です。肥満でも糖尿病にならない人もいますが、肥満症の改善は必要です。
今回の内容が、減量のきっかけとなれば嬉しいです。
なお、弊社の開発する無料アプリ・シンクヘルスでは血糖値や食事・体重の記録がカンタンにできます。運動や血圧なども記録できますので、ぜひ活用してみてくださいね。
参考文献
厚生労働省 令和元年 国民健康・栄養調査結果の概要 e-ヘルスネット
J-STAGE 特集肥満症:診断と治療の進歩 Ⅲ.肥満症とその合併症 1.肥満症と糖尿病 門脇孝著
日本糖尿病学会編・著 糖尿病治療ガイドライン 2019 運動療法
国立国際医療研究センター(糖尿病情報センター)糖尿病の慢性合併症について知っておきましょう
日本臨床生理学会雑誌 Vol. 52, No. 3, 2022





