糖尿病標準診療マニュアル2024の変更点とは?

執筆はライター下田 篤男(管理薬剤師・薬局経営コンサルタント)が担当しました。
*シンクヘルスブログ監修・執筆者情報一覧はこちらをご覧ください
糖尿病標準診療マニュアル(一般社団法人日本糖尿病・生活習慣病ヒューマンデータ学会)は、毎年4月に改訂されます。
そこで、今回は2024年4月1日に公開された糖尿病標準診療マニュアル2024について紹介し、糖尿病治療のトレンドについて解説していきます。
このマニュアルの位置づけや意義、概要についても紹介しますので、普段糖尿病の患者と接する機会の多い先生はもちろん、これから糖尿病治療に関わる方もぜひ参考にしてください。
また昨年6年ぶりに改定された高齢者糖尿病診療ガイドラインについても解説していますので、参考程度にご覧ください。
目次
糖尿病標準診療マニュアル2024の重要な変更点
毎年改訂されている糖尿病標準診療マニュアルですが、2024年度の改訂はどのような内容だったのでしょうか。
ここからは、糖尿病標準診療マニュアル2024の主な変更点について紹介していきます。
今回の改訂では、以下3点の大きな変更がありました。
- 糖尿病治療ステップ3推奨薬剤の変更
- 痩身など美容目的での使用が問題となっている、FGLP-1受容体作動薬およびGIP/GLP-1受容体作動薬に対し、安全・適正に使用するように注意喚起
- 糖尿病性腎症の病期分類名を2023年版に更新
糖尿病治療推奨薬剤の変更

今回の糖尿病標準治療マニュアルの最も大きな変更点はステップ3推奨薬剤の変更です。
2023年版までステップ3推奨薬剤候補であったSU剤およびグリニド薬は、チアゾリジン薬やイメグリミンと同じ「ステップ3のオプション」という扱いへと事実上格下げとなりました。
その代わりとして、今回GLP-1受容体作動薬が新たにステップ3の推奨薬剤候補に入りました。
糖尿病標準診療マニュアルで推奨されている薬物療法では、以下のように段階を踏んで治療を行います。
- 「ステップ1」
ビグアナイド薬単剤での薬物療法を開始します。これで効果がでるようなら継続します。
- 「ステップ2」
「ステップ1」の反応がなければで1剤(DPP-4阻害薬またはSGLT2阻害薬のどちらか)を上乗せします。
- 「ステップ3」
「ステップ2」の2剤併用でも反応がなかった場合に、「ステップ3」で3剤目を上乗せします。
「ステップ2で選ばなかった方の薬剤(DPP-4阻害薬またはSGLT2阻害薬)」、「αグルコシダーゼ阻害薬」、「GLP-1受容体作動薬」の3つから選びます。
2023年版までは「ステップ3」推奨薬剤は、GLP-1受容体作動薬の代わりに少量のSU薬(またはグリニド薬)となっていました。
- 「ステップ4」
「ステップ3」でも十分な効果が得られない場合は、DPP-4阻害薬、SGLT2阻害薬、αグルコシダーゼ阻害薬、GLP-1受容体作動薬の中からさらにもう一剤追加。
- 「ステップ5」
多剤併用やインスリンやGLP─1受容体作動薬(注射薬)やGIP/GLP─1受容体作動薬を考慮します。
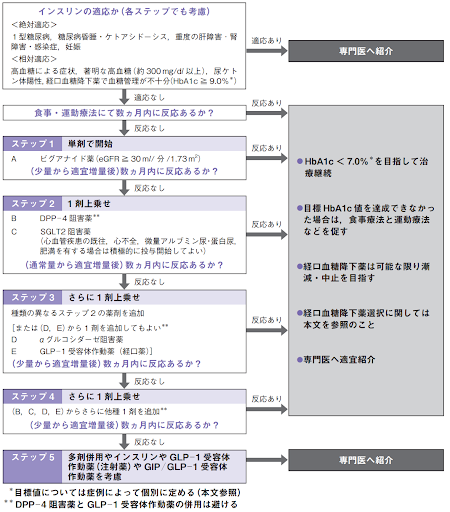
(糖尿病診療マニュアル2024より引用)
2023年版までは「ステップ3」推奨薬剤は、GLP-1受容体作動薬の代わりに少量のSU薬(またはグリニド薬)となっていました。
特にステップ3で推奨されていたSU薬は、β細胞膜上のSU受容体に結合して、血糖とは無関係にインスリン分泌を刺激し続ける薬剤です。
そのため、低血糖、体重増加などのリスクが指摘されています。
また、心血管イベントを有意に抑制するエビデンスはありません。
その一方で、GLP-1受容体作動薬は、血糖が高くなる際にインスリン分泌を促進し、かつグルカゴン分泌を抑制することにより血糖降下作用を発揮します。
単独使用では低血糖を起こしにくいことが特徴です。
また、胃から腸への排出遅延や中枢での食欲抑制もあり、体重減少作用も期待できる薬剤です。
GLP-1受容体作動薬およびGIP/GLP-1受容体作動薬の適正使用

近年、2型糖尿病治療薬であるGLP─1受容体作動薬やGIP/GLP─1受容体作動薬を、美容・痩身・ダイエット等を目的として自由診療で処方する美容クリニックが問題となっています。
自由診療とはいえ、これらの薬を美容目的でするのは適応外です。
確かに単剤での低血糖リスクはほぼないとはいえ、その他の副作用のリスクもあります。
また、自由診療による処方量の増加で、本来糖尿病の治療に必要な方への供給にも支障をきたすことにもなりかねません。
もともとGLP-1受容体作動2型糖尿病治療薬として認可されているセマグルチドは、昨年3月に肥満症治療薬としても認可されました。
セマグルチドの使用に関しては、日本肥満学会が提唱している「肥満症治療薬の安全・適正使用に関するステートメント」を遵守するべきです。
糖尿病性腎症の病期分類名更新
2023年に糖尿病性腎症合同委員会・糖尿病性腎症病期分類改訂ワーキンググループにより、糖尿病性腎症の病期分類が変更となりました。
各病期におけるUACRやeGFR値は現行通りで変更はありませんが、名称は国際表記に準じています。
CKD重症度分類と国際表記と整合性がとれるようになり、糖尿病性腎症の国際スタンダードを意識したマニュアルに改訂されたといえるでしょう。
糖尿病性腎症の病期分類の変更点
 (糖尿病標準マニュアル2024を元にシンクヘルス株式会社で作成)
(糖尿病標準マニュアル2024を元にシンクヘルス株式会社で作成)
以下に、糖尿病性腎症病期分類 2023 と CKD 重症度分類との関係を表にまとめてありますので、参考にしてください。
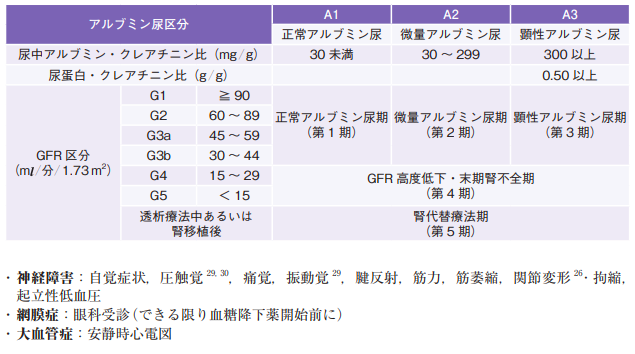
(糖尿病診療マニュアル2024より引用)
高齢者糖尿病診療ガイドラインの改訂について

2023年には、6年ぶりに高齢者糖尿病診療ガイドラインが改訂されました。
2017年版では触れられていなかった、SGLT2阻害薬やGLP‑1受容体作動薬をはじめとする、新たな糖尿病治療薬の合併症などに関するエビデンスが得られました。
また、糖尿病の食事療法に関する考え方の大きな転換があり、これらを踏まえた高齢者糖尿病診療ガイドラインの改訂が必要となってきたため、今回6年ぶりに改訂されたのです。
ここからは、6年ぶりに改訂された高齢者糖尿病診療ガイドラインの重要な変更点について紹介していきます。
高齢者糖尿病の併存疾患追加
- 認知症
- フレイル
- サルコペニア
- 悪性腫瘍
- 心不全
高血糖・低血糖自体が、フレイル、サルコペニアの危険因子であるとされます。また、そのほかの多様な併存疾患があることから、multimorbidity(多疾患併存)によるポリファーマシー(多剤投与)も新たな問題として提起されています。
運動療法、食事療法が糖尿病のみならず認知機能やフレイルにも良い影響を与える
- フレイル・プレフレイルを有する高齢者糖尿病における栄養状態を適正に保つ食事療法と、レジスタンス運動は身体機能を改善する。
- 減量を目的とした食事療法と運動療法の介入では、身体機能、うつ、QOL、尿失禁、フレイル、健康寿命は改善する。
SGLT2阻害薬、GLP-1受容体作動薬による高齢者糖尿病治療
- SGLT2阻害薬は高齢者糖尿病の複合腎イベントを抑制する可能性がある。
- 高齢者糖尿病でGLP-1受容体作動薬は心血管イベントを抑制し、複合腎イベントを抑制する可能性がある。
インスリン治療の単純化を記載
- 頻回注射による強化インスリン療法を避けることを推奨。
- インスリン注射回数を減らしたり、中止することを含めたレジメンの単純化、血糖コントロール目標の緩和、インスリン投与量の固定など、複雑なインスリン治療の負担を可能な限り軽減することを推奨。
頻回な注射および自己血糖測定、その結果に応じたインスリン用量調整などは、特に視力およびADL低下のある高齢者のセルフケアの大きな負担になりやすいと考えられます。結果としてQOL低下につながりやすいのです。
経口血糖降下薬を併用し、1日1回の持効型インスリンのみにすることが治療の単純化となります。注射回数を1回にしても血糖コントロールは変わらない、もしくは改善し、インスリンの単位数が減ることで低血糖が減ることも報告されているため、低血糖回避という観点からも有用です。
ただし、1型糖尿病などインスリン依存状態の方では強化インスリン療法の継続が必要です。
高齢糖尿病患者の利用できる社会サービスの活用
- 高齢者糖尿病をサポートする社会制度に関する情報
高齢糖尿病患者の利用できる社会サービスについても明記されています。高齢糖尿病患者はさまざまな支援が必要となることが多く、それに対応するサービスも訪問栄養指導、訪問薬剤指導、訪問看護などさまざまです。
そのサービスの中核に地域包括支援センターがあり、各地域で利用できるサービスを確認することができます。
フレイルや認知症などの併存疾患に対するサポートも地域包括支援センターに相談することができます。
認知・生活機能質問票(DASC-21)を掲載
高齢糖尿病患者では認知機能低下や認知症が起こりやすい事が特徴です。
認知機能低下発見の手がかりとするため、まず本人と介護者からの問診で以下のようなエピソードを聴取する必要があります。
- 手段的ADL低下(買い物、服薬管理、金銭管理など)
- セルフケア障害
- 意識意欲低下
- 抑うつ
- 知的活動低下
上記のような複合的な認知機能を評価できる検査がDASC‑21なのです。
まとめ
今回は、4月に改訂された糖尿病標準診療マニュアル2024と2023年に改訂された高齢者糖尿病診療ガイドラインについて解説してきました。
今回の改訂で糖尿病治療において推奨薬がSU薬に代わってGLP-1受容体作動薬となり、低血糖や体重増加のリスクを回避できることが期待されています。
ただし、GLP─1受容体作動薬をダイエットなどの美容目的で処方されることが問題となっており、本来の治療目的に使用を限定するように警鐘を鳴らしていることに注意しなければなりません。
高齢糖尿病診療ガイドラインでは、高齢者特有のフレイルや認知症などの併存疾患にも言及されています。
今後も糖尿病患者の高齢化は進むことが想定される以上、この2つのガイドラインを遵守し、診察にあたることが重要ではないでしょうか。
参考文献:
糖尿病標準診療マニュアル2024(一般社団法人日本糖尿病・生活習慣病ヒューマンデータ学会)
肥満症治療薬の安全・適正使用に関するステートメント(一般社団法人日本肥満学会)
高齢者糖尿病診療ガイドライン(一般社団法人日本老年医学会)






