肥満症の治療と管理で重要となる多職種連携

「肥満症の患者さんにどのようなアプローチをしていけばよいのだろう」
「肥満症の患者さんが治療に対するモチベーションを維持してもらうにはどうすればよいだろうか」
このように、肥満症の患者さんに対して治療、管理を効果的に進めるためにはどうすればよいかお困りの方は多いのではないでしょうか。
そこで今回は、肥満症の治療と管理を効果的に進める考え方や方法を解説します。
医師の先生だけでなく、看護師や栄養士など肥満症の患者さんと関わる方はぜひ参考にしてください。
目次
肥満症治療で重要となる考え方
2023年11月1日に、日本医療政策機構が「患者・市民・地域が参画し、協働する肥満症対策に向けた6つの提言」を発表しました。
日本医療政策機構(HGPI: Health and Global Policy Institute)は、2004年に設立された非営利、独立かつ超党派の医療政策に特化したシンクタンクです。
民間団体とはいえ、日本の医療政策には強い影響を与える団体といってよいでしょう。
この「肥満症対策に向けた6つの提言」は以下の通りです。
提言1:医療的介入が必要な肥満症の定義を広く社会に浸透させ、介入が必要な当事者を同定するとともに、引き続き科学的根拠に基づく各種ガイドラインを整備していく必要がある
提言2:医療的介入が必要な肥満症の治療においては、専門医や専門医療機関の関与のみならず、かかりつけ医や産業医との連携や多職種連携を推進する必要がある
提言3:肥満症の発症要因は多様かつ複雑であり、過食や運動不足といった自己責任論に収束することなく、「健康の社会的要因」の視点を踏まえ、当事者および社会全体が抱える要因課題を再認識する必要がある
提言4:肥満症の発症要因の多様性や複雑性を踏まえ、肥満症に対する介入方法を多様化させるべく、幅広い関係者の協働と参画を拡充させる必要がある
提言5:肥満症や肥満に関連する出現状況は、国や地域によって異なるため、わが国における研究を拡充させ、エビデンスやデータに基づく政策を展開する必要がある
提言6:肥満症対策のみならず保健医療システム全体を俯瞰した医療情報ネットワークやデータヘルスシステムの構築により、当事者にとって円滑な健康増進施策を推進する必要がある
この6つの提言をもとに、肥満症の治療で重要となる考え方を解説していきます。
多職種連携での包括的な肥満治療が重要

肥満症治療において、多職種連携は必須といえます。
肥満症の治療は、医師による診断、治療だけでなく、運動療法や食事療法と連携して行うことでより効果が期待できます。
医療機関での専門医(内科医、外科医など)、医師のサポートをする看護師、食事療法を司る管理栄養士、運動療法を担当する理学療法士が連携していくことで効果的な治療を行うことができるのです。
また、肥満症の原因は多様化しており、うつ病などのメンタル面が原因である場合も多いです。精神科医や臨床心理士などもチーム医療に加わることで肥満症当事者に寄り添った治療が可能となります。
専門医療機関での受診前後は、かかりつけ医や保健所などとも連携することでより治療効果を高めることができます。
かかりつけ医と専門医の連携、さんぽセンターなどの運動機会の確保など、個別の医療機関ごとだけでなく、肥満症の患者さんの生活圏の地域ぐるみでの多職種連携がより大きな治療効果を生むのです。
「肥満は自己責任」という考え方にとらわれない俯瞰的な治療対策の立案
かつては、肥満は過食や運動不足などによる自己責任、という考え方が主流でした。
しかし、肥満症になってしまう原因は、社会的要因も複雑に絡まりあっていることを理解しておく必要があります。
仕事、子育てなどで過度なストレスがかかったり、結婚、出産、転職などでライフスタイルが変わったりするタイミングで肥満になってしまうこともあります。また、遺伝的要因が影響している場合や、抗精神病薬の副作用による体重増加などもありますので、必ずしも肥満症のすべてが自己責任によるものではありません。
このような、様々な発症要因を認識した上で、食事指導や運動できる場所の提供を通じて、肥満症の患者さんが治療に向き合える環境を作ることが大切です。
当事者個々のニーズやライフスタイルに合わせた個別の肥満治療
肥満症の原因は一人ひとり違うため、治療法も変わってきます。食事療法が適した方もいれば、運動療法が効果的という方もいるでしょう。
また、GLP-1製剤などの投薬治療も一つの選択肢です。最近、30年ぶりに肥満症の新薬が保険的にようになったことが話題になっていますが、処方対象の患者さんに細かい条件があるため確認が必要です。
食事療法や運動療法、投薬治療のいずれにしても患者さん個別の状況に合わせた治療計画が重要となります。
肥満症の患者さんの症状やライフスタイルによっても取るべき治療法は変わってくるでしょうし、年齢や性別によっても変わってきます。
患者さん一人ひとりに合わせた個別の治療法を提案するためにも、患者さん個別の状況を把握し、多職種連携で治療にあたる必要があるのです。
肥満症の患者さんの治療に対するモチベーションの維持

肥満症治療において最も大切なのは、患者さんの治療に対するモチベーションの維持です。
食事療法であれ、運動療法であれ、患者さん本人が強い意志を持って治療を継続することが何よりも重要なのです。
しかし、肥満症の患者さんの多くは、体重のコントロールについての自己評価が低い傾向にあります。
体重が増加してしまうことは仕方がないとすら考えて、自分を客観視することもできなくなっている人も多いのが実情です。
食事内容や量を変えたり、運動する機会を作るなどで、健康的な生活をすることが必要だと頭では理解していても、実際に行動するのは難しいと感じているのです。
このような状況で、医師が肥満症が影響する合併症の怖さや、食事療法、運動療法の重要性を説明し、指導しても患者さんが治療を継続することは難しいでしょう。
食事療法や運動療法の中で、患者さんの日々の小さな行動の変化を捉えて、褒めたり励ましたりなど、医療従事者からのコミュニケーションが患者さんのモチベーションの維持や向上に繋がると言われています。
実際の臨床現場での、体重コントロールが必要な患者さんの治療モチベーション維持に向けた取り組みついて、詳しくお伺いしている事例もございますので、是非参考にしてみてください。
参考記事:体重コントロールと栄養指導の継続率向上~患者さんのやる気を引き出す秘密とは~ 医療法人 緑風会みどりクリニック 健診センター長 阿比留 教生 先生
このように、指導して終わりにする終わりにするだけではなく、肥満症の患者さんが治療へのモチベーションを維持し、行動変容に繋げることのできるアプローチをする必要があるのです。
多職種連携で進める肥満症当事者へのアプローチ方法
ここまでは、肥満症治療を進める上で重要となる考え方について説明してきました。
肥満症の患者さんによって原因は異なります。肥満症の患者さん自身がモチベーションを維持し、前向きに治療できるようにアプローチしていかなければなりません。
ここからは、肥満症治療への効果的なアプローチを具体的に解説していきます。
多職種連携の仕組みづくり
肥満症治療は医師だけで成立するものではありません。
食事療法や運動療法は、管理栄養士や理学療法士など、他の医療従事者も巻き込んでワンチームで肥満症の患者さんをサポートする必要があります。
肥満症治療の多職種連携事例として、内科医、看護師、管理栄養士、理学療法士だけでなく、精神科医チームに加わり、心身両面から肥満症当事者をサポートしているケースがあります。
具体的には、月に1回程度肥満症に関わるメンバーが集まり、患者さんひとりひとりの症例について、健康状態や治療の状況、また外科手術の実施の可否について徹底的に議論します。運動療法や食事療法、投薬治療だけで結果が出にくい場合、外科手術を検討します。
手術は、内科治療で結果が思うように出ない状況でかつ、患者さん本人が手術に前向きであることが重要です。さらにメンタルの状況についても検討し、最終的にメンバー全員の同意によって決定します。
肥満症の治療にあたり、各医療従事者が自分の専門性を重ね合わせていくことがチームとしての一体感につながっていくのです。
このように、肥満症治療に医療従事者が多職種連携で向き合うことで、患者さんひとりひとりに合った最適な治療を実現することができるでしょう。

多職種連携や個別の治療計画を支援するPHRなどのデジタルソリューション活用
多職種連携は、肥満症治療において重要な要素ですが、どのように連携していくか、そしてどう肥満症の患者さんへのアプローチに繋げていくかも考えなければなりません。
複数の職種が絡む、多職種連携は容易ではありません。チームの規模が大きくなればなるほど、情報共有やコミュニケーションが難しくなります。
また、患者さん一人ひとりに合わせた治療計画を実現するためには、個々のライフスタイルを細かく把握する必要があります。
そこで活用したいのが、PHRなどのデジタルソリューションです。
PHRを活用することで医療チーム全員で同じ情報を見ながら治療にあたることができます。また、治療内容やアドバイス内容を記録しておくことのできるツールも多いため、情報共有がスムーズになります。
そして、肥満症の患者さんの日々の体重や血圧、血糖値などを医療機関側でも把握することができます。
弊社の提供する患者さん向け健康管理アプリ「シンクヘルスアプリ」は、医療機関向けクラウドサービス「シンクヘルスプラットフォーム」と連携が可能です。患者さんがアプリで記録した体重から血圧、血糖値、食事や運動まで様々な健康データを医療機関側でいつでも確認できるようになります。
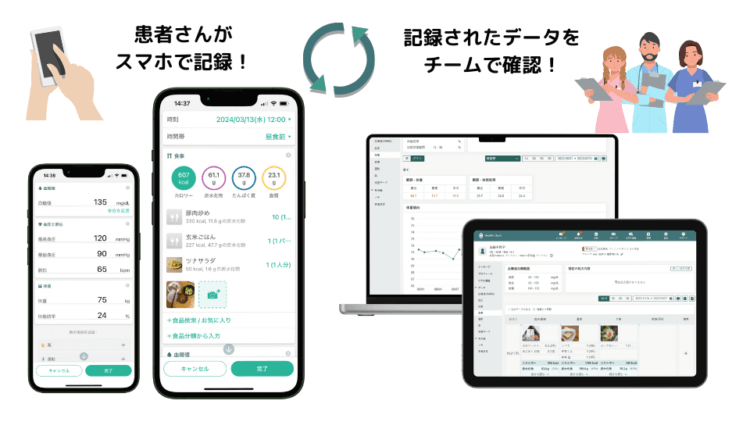
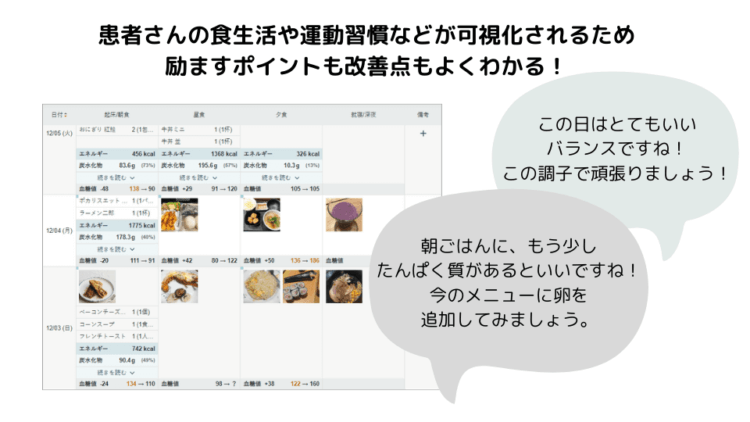
例えば、患者さんに普段の食事写真をアプリで記録してもらえば、その内容を医療機関側でも閲覧できるため、患者さんの日々の食習慣を細かく見ながら適切なアドバイスができるようになります。
診察や食事指導でアドバイスした内容をプラットフォーム内にメモとして残したり、患者さんとのメッセージのやり取りをチームで共有できるため、情報の伝達漏れや認識の齟齬を軽減できます。
また、血圧、体重、一日の歩数なども、診察前にプラットフォームを確認することで、医療機関側は患者さんの肥満症治療への取り組みを把握することができます。
このようシンクヘルスをはじめとするPHRを導入することで、管理栄養士や理学療法士を含め、チーム全員で患者さんの状況を確認することができ、スムーズにコミュニケーションが取れるため多職種連携をしやすくなります。
チームで治療計画を立てる際も、豊富なデータから最適な治療法を選択できる可能性が高くなります。
さらに、これまで把握できなかった肥満症の患者さんの日常生活も踏まえた上で治療計画を組み立てることができます。
患者さんのライフスタイルに合致した治療計画を立てることができるので、行動変容につなげることができるはずです。
このように、多職種で連携し、患者さん個別の状況に合わせた治療の提供を可能にするデジタルソリューションの導入は、肥満症治療との親和性は高いのではないでしょうか。
参考記事:医師の働き方改革を実現するために必要な業務効率化とタスクシェア
まとめ
今回は肥満症治療について紹介しました。
肥満症の原因は多岐にわたります。患者さんの自己責任で解決できるようなものだけではありません。
専門医だけでなく、看護師、管理栄養士、理学療法士、精神科医などの多職種連携で治療に当たる必要があります。
肥満症の患者さんが治療へのモチベーションを維持できるように、一人ひとりに合った治療計画を策定する必要もあります。
多職種連携と患者さん個別の治療計画を立てる上で、PHRなどのデジタルソリューションの活用は欠かせません。
参考文献
「患者・市民・地域が参画し、協働する肥満症対策に向けた6つの提言」








